Phương pháp mới điều trị cho các bệnh như hen suyễn, COPD
Trong việc giải quyết một bí ẩn 20 năm về vai trò của một loại protein liên quan việc sản xuất dịch niêm mạc, các nhà nghiên cứu cho biết những phát hiện mới có thể dẫn đến phương pháp điều trị mới cho bệnh hen phế quản, bệnh phổi tắc nghẽn mãn tính, xơ nang và các bệnh khác.
Phương pháp mới điều trị cho các bệnh như hen suyễn, COPD. Ảnh: minh họa
Các nhà nghiên cứu từ Washington University School of Medicine ở St. Louis (WUSTL), MO, báo cáo kết quả nghiên cứu của họ trên tạp chí eLife.
Thomas J. Brett, tác giả của nghiên cứu kiêm trợ lý giáo sư y khoa tại WUSTL, nói:
"Các nghiên cứu mới đặt nền tảng cho việc phát triển phương pháp điều trị cho các bệnh như hen suyễn, COPD, bệnh xơ nang và thậm chí cả ung thư."
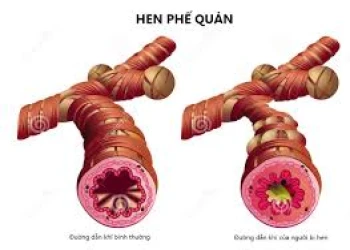
Trong các bệnh như hen suyễn và bệnh phổi tắc nghẽn mãn tính (COPD), cơ thể sản xuất quá nhiều chất nhờn niêm mạc, làm cho việc thở khó khăn.
Ở bệnh nhân xơ nang, các chất nhầy được sản xuất là quá dày và bịt kín lên phổi và đường tiêu hóa.
Tầm quan trọng của nghiên cứu mới này nằm trong tiết lộ về kênh ion - Một loại protein đặc biệt tác dụng lên lỗ chân lông trong màng tế bào và giúp điều chỉnh dòng chảy của các hạt tích điện và ra khỏi tế bào.
Kênh ion cho phép các tế bào để gửi và nhận tín hiệu điện và thực hiện vai trò quan trọng đối với sức khỏe, chẳng hạn như tiết ra chất như chất nhầy, kiểm soát nhịp tim và hỗ trợ chức năng não.
Ví dụ, dòng chảy của các ion clorua trong và ngoài tế bào giúp kiểm soát việc sản xuất chất nhầy - một lớp màng bảo vệ trong khí quản của chúng tôi và đường hô hấp khác. Chất nhầy - được làm bằng các glycoprotein và nước - ô nhiễm và bẫy các hạt nước ngoài trước khi họ có thể làm tổn hại đến phổi.
Tuy nhiên, với các bệnh như xơ nang và bệnh hen suyễn, quá nhiều chất nhờn đó là quá dày được sản xuất, mà làm cho việc thở khó khăn và làm tăng nguy cơ nhiễm trùng.
Nghiên cứu điều tra các kênh ion và vai trò trong việc sản xuất quá mức chất nhờn
Khoảng 20 năm trước, các nhà khoa học xác định được một protein gọi là CLCA1, mà khi được tìm thấy ở nồng độ cao trong các tế bào lót đường thở, từ lâu đã được liên kết để sản xuất quá nhiều chất nhầy. Trong một thời gian dài, nó đã nghĩ CLCA1 là một kênh ion clorua bởi vì các thành viên của gia đình protein CLCA xuất hiện để được di chuyển các ion clorua trong và ngoài tế bào.
Cuối cùng, khi có thêm manh mối đã được tìm thấy, các nhà khoa học đã quyết định protein CLCA không phải là kênh nhưng gây nên; họ kích hoạt kênh để cho phép các ion clorua để đi qua màng tế bào. Tuy nhiên, nó không phải là rõ ràng mà các kênh protein CLCA đã kích hoạt và làm thế nào. Giáo sư Brett lưu ý:
"Khi các tế bào thể hiện CLCA1, họ sản xuất dòng clorua. Nhưng khi chúng tôi trở nên tốt hơn trong việc nắm được cấu trúc ba chiều của protein, các nhà nghiên cứu trong lĩnh vực này bắt đầu nhận ra rằng protein CLCA không thể là kênh. Vì vậy, xuất hiện câu hỏi, làm thế nào họ kích hoạt các dòng họ không phải là kênh? "
Giáo sư Brett và nhóm của ông phát hiện ra rằng khi CLCA1 được phát hành từ các tế bào của con người, nó gây ra sự giải phóng các ion clorua khi kênh phát hiện sự hiện diện của các ion canxi.
Nhóm nghiên cứu cũng nhận thấy rằng sự chuyển động của các ion clorua kích hoạt bởi CLCA1 có đường vận chuyển giống ion clorua đi qua một kênh được gọi là TMEM16A, vì vậy họ quyết định điều tra xem hai protein này tương tác.
Họ phát hiện ra rằng protein này kích hoạt các kênh ion là một "phát hiện độc nhất '
TMEM16A - mà chỉ được phát hiện chỉ có 7 năm trước ở động vật có vú - được tìm thấy rất nhiều trong các tế bào lót đường thở. Có bằng chứng cho thấy quá nhiều TMEM16A - như quá nhiều CLCA1 - được kết hợp với sản xuất quá nhiều chất nhầy trong các bệnh đường hô hấp như hen suyễn và COPD.
Với các đồng nghiệp của mình, Giáo sư Brett cho thấy CLCA1 gây TMEM16A, và sự gia tăng của CLCA1 tăng số lượng kênh TMEM16A hiện trong các tế bào lân cận. Ông giải thích:
"Chúng tôi không nghĩ rằng CLCA1 thực sự mở ra kênh. Trong thực tế, các kênh có thể hoạt động mà không cần có CLCA1. Chúng tôi nghĩ rằng nó chỉ đơn giản là giữ các kênh trên bề mặt của các tế bào trong một khoảng thời gian dài."
Ông nói rằng lý do có nhiều hiện nay là bởi vì có nhiều kênh mở - lỗ nhiều hơn cho các ion đi qua, và cho biết thêm:
"Đây là một phát hiện độc đáo. Chúng tôi không biết về bất kỳ ví dụ khác của loại này tương tác giữa protein và một kênh."
Phát hiện này có ý nghĩa rộng lớn hơn. Nếu 1 protein khác cùng loại với protein đó có thể tương tác với nhau, sau đó điều này có thể làm sáng tỏ một phạm vi của rối loạn bao gồm ung thư và các bệnh tim mạch.
Ví dụ, các kênh TMEM16 và protein CLCA được liên kết với một số loại ung thư, bao gồm ung thư vú lan sang phổi. Chúng tôi cũng đã được liên quan đến các bệnh tim mạch, chẳng hạn như rối loạn nhịp tim bất thường và suy tim.
Nhóm nghiên cứu đang tiếp tục nghiên cứu sự tương tác giữa các protein và các kênh, và làm thế nào tăng hay giảm biểu hiện của họ có thể ảnh hưởng đến dòng chảy ion và các bệnh ảnh hưởng đường thở.
Nghiên cứu được tài trợ bởi Viện Y tế Quốc gia (NIH), Hiệp hội ung thư Mỹ, Trung tâm Điều tra của màng dễ bị kích thích bệnh và Hiệp hội Tim mạch Mỹ.
Trong khi đó, MNT gần đây đã học về một nghiên cứu mới được công bố BMJ đó tìm thấy những người tham gia theo một chế độ ăn uống lành mạnh là một phần ba ít có khả năng để phát triển COPD, so với những người không. Các nhà nghiên cứu đã xác định một chế độ ăn uống lành mạnh là một trong những cao trong các loại rau, ngũ cốc nguyên hạt, chất béo không bão hòa đa, các loại hạt và các axit béo omega-3, và thấp trong các loại thịt đỏ và chế biến, các loại ngũ cốc tinh chế và thức uống có đường.
Cập nhật tin tức y dược nhanh nhất tại quầy thuốc
Triển vọng cho những bệnh nhân mắc bệnh máu trắng
Triển vọng cho những bệnh nhân mắc bệnh tế bào bạch cầu B-lymphoblastic cấp tính hay còn gọi là bệnh máu trắng với một đột biến được gọi là nhiễm sắc thể Philadelphia là bệnh hiếm. Nhưng các nhà nghiên cứu từ Đại học Stanford School of Medicine đã khám phá ra một cơ hội làm tăng hy vọng về phương pháp điều trị mới đối với bệnh ung thư máu xâm lấn.
Phương pháp điều trị mới bệnh máu trắng. Ảnh: minh họa
Họ báo cáo như thế nào họ phát hiện ra nó có thể tái lập trình các tế bào ung thư bạch cầu để phát triển thành các tế bào miễn dịch vô hại trong chương trình của Viện hàn lâm khoa học Nga.
Tế bào tiền thân B bệnh bạch cầu lymphoblastic cấp tính (B-ALL) là một bệnh ung thư mạnh thể ảnh hưởng đến một loại tế bào máu trắng. Các tế bào là những tế bào B còn non nớt mà không thể phân biệt đầy đủ vào các tế bào B bình thường.
Trong nghiên cứu của họ, các nhà nghiên cứu cho thấy cách chúng được tái lập trình các tế bào ung thư từ B-ALL bệnh nhân để biến đổi thành các tế bào giống tế bào của hệ miễn dịch bình thường gọi là đại thực bào mà làm những việc đại thực bào bình thường làm - giống như nuốt vi khuẩn.
Hơn nữa, nhóm nghiên cứu đã chỉ ra rằng không giống như điển hình B-ALL tế bào, các tế bào được lập trình lại không gây bệnh ở chuột có hệ miễn dịch suy yếu.
Và họ cũng đã cho thấy nó có thể - một mức độ nào - để tái lập trình các tế bào trong B-ALL bệnh nhân, cho thấy phương pháp này cung cấp một đường để điều tra phương pháp điều trị chưa được xác định.
Khám phá cơ hội mà các tế bào B-ALL ung thư có thể được tái lập trình tế bào thành vô hại
Tác giả cấp cao Ravi Majeti, một trợ lý giáo sư y khoa tại Đại học Stanford, cho biết họ đã phát hiện ra sau khi thu thập các tế bào bệnh bạch cầu ở người và đã trở lại trong phòng thí nghiệm cố gắng để giữ cho các tế bào sống trong nuôi cấy: "Chúng tôi đã ném mọi thứ vào chúng để giúp chúng có thể tồn tại, "ông cho biết thêm.
Khi họ tiếp tục với những nỗ lực của họ, một người trong nhóm nhận thấy rằng một số các tế bào ung thư trong môi trường nuôi cấy đã trải qua chuyển đổi vật lý. Họ quan sát thấy rằng hình dạng và kích thước của tế bào thay đổi và họ bắt đầu trông giống như đại thực bào - nghĩa là "kẻ ăn lớn" các tế bào xác thối của hệ thống miễn dịch mà đi xung quanh nuốt chửng các vật liệu phế thải và tác nhân gây bệnh như vi khuẩn không mong muốn.
GS Majeti sau đó nhớ lại một bài báo cũ cho thấy như thế nào ở chuột, các phiên bản tiền thân của tế bào B có thể bị buộc phải trở thành đại thực bào khi tiếp xúc với các yếu tố phiên mã nhất định - các protein DNA và giúp đỡ để dịch mã di truyền vào RNA tạo ra protein và các tế bào phải làm gì hướng dẫn. Ông giải thích:
"Các tế bào bệnh bạch cầu tế bào B trong nhiều tế bào gốc đang bị buộc phải lưu lại trong một trạng thái chưa trưởng thành."
Vì vậy, trong nghiên cứu của họ, họ tiến hành các thí nghiệm tiếp và thấy rằng những gì đã được chứng minh là có thể ở những con chuột trong giấy tờ cũ cũng có thể được thực hiện để xảy ra trong các tế bào của con người: với sự giúp đỡ của các yếu tố phiên mã, họ chuyển đổi các tế bào B-ALL ung thư thành vô hại đại thực bào.
Quan tâm lớn đến "liệu pháp khác biệt 'để điều trị ung thư
Nhóm nghiên cứu cho rằng có lý do để tin rằng phương pháp này không chỉ làm cho các tế bào ung thư vô hại, nhưng trong trạng thái mới của các tế bào thậm chí có thể được sử dụng để chống lại bệnh ung thư. Một trong những công việc mà các đại thực bào thực hiện là nhận biết các tế bào và ăn các tế bào lạ - kể cả tế bào ung thư, như giáo sư Majeti giải thích:
Bởi vì các tế bào đại thực bào đến từ các tế bào ung thư, họ sẽ đã mang theo những tín hiệu hóa học mà sẽ xác định các tế bào ung thư, làm cho một cuộc tấn công miễn dịch chống lại các bệnh ung thư có nhiều khả năng."
Nhóm nghiên cứu đang lên kế hoạch tìm một loại thuốc gây phản ứng tương tự mà sau đó có thể được phát triển thành một phác đồ điều trị cho bệnh bạch cầu.
Họ hy vọng vì có một tiền lệ - bệnh bạch cầu cấp tính promyelocytic có thể được xử lý bằng acid retinoic, mà biến đổi tế bào ung thư vào các tế bào trưởng thành được gọi là bạch cầu hạt.
Việc Điều trị đó là một ví dụ về một sự phát triển thú vị mới trong điều trị ung thư được gọi là "điều trị khác biệt," có sử dụng phân chia tế bào như là một cách để vô hiệu hóa các tế bào ung thư. Có rất nhiều nhóm trên toàn thế giới hiện đang làm việc trên này, nói GS Majeti:
"Mất rất nhiều thời gian để nghiên cứu phương pháp điều trị khác biệt cho ung thư."
Nghiên cứu được tài trợ bởi Viện Y tế Quốc gia (NIH), New York Foundation Stem Cell, Quỹ Burroughs Wellcome, Bộ Quốc phòng Mỹ và Walter V. và Idun Berry Chương trình Học bổng Postdoctoral.
Vào tháng Giêng năm 2015, Medical News Today cho biết một nghiên cứu mà các nhà nghiên cứu phát hiện ra rằng bệnh bạch cầu myeloid cấp tính có thể phát sinh từ sự tương tác giữa hai phân tử. Họ đề nghị các con đường có thể là một mục tiêu tiềm năng cho việc điều trị các bệnh ung thư máu xâm lấn và rằng một trong những phân tử có thể phục vụ như là một tác nhân sinh học để cung cấp liệu pháp cá thể hóa điều trị cho những bệnh nhân bị bệnh này.
Nguồn: Medical News Today
Cập nhật tin tức y dược nhanh nhất tại quầy thuốc

Vitamin D không có tác dụng cho người cao huyết áp
Một nghiên cứu mới đã kết luận rằng bổ sung vitamin D là không hiệu quả trong việc giảm huyết áp và không nên được sử dụng như một tác nhân chống cao huyết áp. Những phát hiện này bác bỏ ý kiến cho rằng các vitamin có thể được sử dụng như điều trị huyết áp cao.
Vitamin D không có tác dụng trên bệnh nhân cao huyết áp. Ảnh: Minh họa
Nghiên cứu này, được công bố trên JAMA Internal Medicine, là một thử nghiệm tổng quan hệ thống và dữ liệu bệnh nhân, trong đó có thử nghiệm lâm sàng đối chứng với placebo ngẫu nhiên sử dụng bổ sung vitamin D.
"Những nghiên cứu lớn đã chỉ ra rằng những người có nồng độ vitamin D thấp thường có huyết áp cao hơn", tác giả là tiến sĩ Miles Witham, của các trường Y ở Dundee, Scotland nói.
"Đó không phải là dữ liệu rõ ràng cho vitamin D để người dân thực sự làm giảm huyết áp của họ như những thử nghiệm cá nhân đã được quá nhỏ để tìm ra câu trả lời."
Vitamin D được sử dụng trong cơ thể để điều chỉnh canxi và hấp thu phốt pho và duy trì xương và răng khỏe mạnh. Nó cũng được cho là làm giảm nguy cơ một số bệnh mãn tính như ung thư, tiểu đường type 1 và bệnh đa xơ cứng.
Hầu hết các nguồn cung cấp của cơ thể vitamin D đến từ việc tiếp xúc với ánh mặt trời. Phơi nắng hợp lý về da để trần trong 5-10 phút hai hoặc ba lần một tuần được cho là đủ để cho phép cơ thể sản xuất đủ lượng vitamin.
Trong khi ánh sáng mặt trời là cả hai nguồn phổ biến nhất và hiệu quả nhất của nó, vitamin D cũng có thể được lấy từ các nguồn thực phẩm khác nhau - đặc biệt là dầu cá và mỡ cá.
Một số nghiên cứu đã được tiến hành can thiệp để điều tra khả năng hạ huyết áp của vitamin D là rất thấp. Những nghiên cứu này đã cung cấp bằng chứng cho đến nay như mâu thuẫn với tác dụng của vitamin D đối với sức khỏe tim mạch, tuy nhiên, việc cung cấp nó cần thiết cho cơ thể.
Kết quả cho thấy bổ sung "không làm giảm huyết áp của bạn '
Cộng tác viên đến từ Anh, Mỹ, Úc, New Zealand, Ấn Độ và châu Âu đã làm việc với nhau để phân tích dữ liệu thử nghiệm và bệnh nhân, bao gồm cả dữ liệu từ 46 thử nghiệm khi vitamin D đã được sử dụng trong các nỗ lực để làm giảm huyết áp (liên quan đến 4.541 người tham gia trong tổng số). Dữ liệu cá nhân bệnh nhân đã thu được 27 thử nghiệm (3.092 người tham gia).
Dữ liệu cho các mức độ vitamin D, huyết áp tâm thu và huyết áp tâm trương, thay đổi huyết áp theo thời gian và tham gia nhân khẩu học được trích xuất cho phân tích của các nhà nghiên cứu.
"Bằng cách kết hợp tất cả các thử nghiệm này thành một trong những phân tích, chúng ta đã có thể thấy rằng uống vitamin D bổ sung không làm giảm huyết áp của bạn - ngay cả khi bạn bắt đầu với nồng độ vitamin D thấp hoặc huyết áp cao," Dr. Witham.
Tiến sĩ Witham tin rằng những phát hiện của nghiên cứu này rất quan trọng vì nhiều bác sĩ đã khuyến cáo rằng các bệnh nhân bị tăng huyết áp nên uống vitamin D. "công việc của chúng tôi cho thấy rằng điều này không có tác dụng," ông giải thích, "và như vậy vitamin D có thể không được khuyến cáo như là một cách để giúp kiểm soát huyết áp cao. "
"Vitamin D có thể giúp làm giảm té ngã và gãy xương ở người lớn tuổi, và vẫn có thể có những lợi ích sức khỏe khác," ông nói thêm, "nhưng chúng ta cần phải chờ kết quả từ các thử nghiệm lâm sàng lớn hơn nữa trước khi chúng ta biết nếu sử dụng rộng rãi hơn của các thuốc này là an toàn hoặc đáng giá. "
Trong khi thuốc có thể được quy định để kiểm soát và ngăn ngừa huyết áp cao, cũng có một số thay đổi lối sống có thể được thực hiện, thay vì dựa vào bổ sung vitamin D không hiệu quả. Ăn những thực phẩm lành mạnh, giảm tiêu thụ muối, hạn chế rượu, giảm căng thẳng và bỏ hút thuốc - tất cả các biện pháp này được khuyến cáo cho việc hạ huyết áp.
Trước đây, Medical News Today đưa tin về một nghiên cứu liên quan đến mức độ thấp của vitamin D với một nguy cơ rối loạn tình cảm theo mùa.
Nguồn: Medical News Today
Cập nhật tin tức y dược nhanh nhất tại quầy thuốc
Crestor gây nhiều tác dụng phụ nghiêm trọng trên bệnh nhân
Theo một bác sĩ viết trong The BMJ: Thuốc bán chạy nhất thuộc nhóm Statins là Rosuvatstatin được bán dưới thương hiệu Crestor thì không nên được sử dụng. Nguyên nhân của việc trên là vì các chứng cứ có lợi còn yếu và ngày càng có nhiều bằng chứng các tác dụng phụ của thuốc nghiêm trọng trên cơ thể.
Crestor gây nhiều tác dụng phụ nghiêm trọng trên bệnh nhân
Người viết là nhà đồng sáng lập bộ phận nghiên cứu sức khỏe của các nhóm người tiêu dùng Public Citizen, Tiến sĩ Sidney Wolfe nói rằng ông hy vọng vị trí Crestor như các quy định hầu hết các loại thuốc tên thương hiệu tại Mỹ vào năm 2014 "giảm" - bởi vì, cho biết các ý kiến nhận trong The BMJ , các bằng chứng về lợi ích lâm sàng đã "rơi" cùng với việc có nhiều bằng chứng hơn về rủi ro.
Tiến sĩ Wolfe cho rằng doanh thu nhiều tỷ đô la hàng năm Crestor được giải thích là rosuvastatin có khả năng làm giảm cholesterol tốt nhất của tất cả các statin - ". Một thực tế khai thác trong các chiến dịch quảng cáo.
Mặc dù thành công của nó, loại thuốc này nên đã bị thu hồi, bài viết lập luận, khi Public Citizen đầu tiên được gọi vào Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) để xem xét "vấn đề nghiêm trọng [đó] được xác định trước khi [FDA] chấp thuận cho rosuvastatin."
Tiến sĩ Wolfe thể hiện sự bực tức của mình vào việc sử dụng bền vững của thương hiệu statin, mà được cấp phép để ngăn ngừa bệnh tim và đột quỵ cũng như giảm mức cholesterol cao.
Ông hỏi: "Với những bằng chứng về những rủi ro nghiêm trọng hơn và lợi ích lâm sàng ít hơn so với các statin khác, làm thế nào có thuốc ở tình trạng như vậy cũng lâu như vậy?"
Giấy phép FDA cho Crestor định kê đơn, phòng bệnh cho "làm chậm sự tiến triển của xơ vữa động mạch", thêm vào điều trị tăng lipid máu chính và các rối loạn khác về mức độ cholesterol.
Tại Mỹ vào năm 2014, có 22,3 triệu đơn thuốc đã sử dụng Rosuvastatin
Giấy phép FDA đã được cập nhật vào cuối năm 2010 để tiếp tục sử dụng bao gồm phòng ngừa, nhưng điều này "chính sau đó để ngăn chặn cơn đau tim trong một nhóm rất được lựa chọn của người dân đã được dựa trên kết quả của một nghiên cứu mà đã dừng lại sớm" The BMJ cho biết trong một báo phát hành, "thúc đẩy mối quan tâm rằng hiệu quả điều trị có thể đã được đánh giá quá cao."
"Có bằng chứng cũng ngày càng tăng rằng thuốc có nguy cơ cao hơn các tác dụng phụ nghiêm trọng so với các statin khác, chẳng hạn như tăng nguy cơ phát triển bệnh tiểu đường."
Các chiến dịch tiếp thị đấu tranh giữa các Statins
Tiến sĩ Wolfe cho rằng vấn đề an toàn đã không được đưa vào các hoạt động tiếp thị cho loại thuốc này trong bối cảnh đang có cạnh tranh giữa các statin.
Ông mô tả một hàng mà diễn ra trong một tạp chí y tế hàng đầu, The Lancet, về việc liệu AstraZeneca, các công ty dược phẩm chịu trách nhiệm Crestor, "họ đã đẩy mạnh bộ máy tiếp thị của nó quá nhiều và quá nhanh."
Biên tập đó là vào năm 2003, và Tiến sĩ Wolfe đi vào để trích dẫn một cảnh báo năm 2004 từ FDA đối với tiếp thị của AstraZeneca - cụ thể, làm rõ về độ chính xác của một quảng cáo mà công ty đã diễn ra để đáp ứng với chiến dịch chống lại thuốc của Public Citizen , ông nói .
FDA đã được quan tâm trong dịp đó để công ty tuyên bố statin của họ là an toàn hơn so với các thuốc khác trong cùng nhóm, và sau đó cảnh báo các công ty một lần nữa, viết Tiến sĩ Wolfe, về cách nó đã từng yêu cầu trong đề xuất khác để so sánh hiệu quả của Crestor.
Tiến sĩ Wolfe kết luận lý luận của mình đối với rosuvastatin bằng cách nói rằng ông hy vọng "nhược điểm của loại thuốc này sẽ dẫn đến một sự suy giảm mạnh trong việc sử dụng" trước khi bằng sáng chế cho AstraZeneca rosuvastatin hết hạn vào năm 2016.
Ông lo ngại rằng, nếu điểm ông nêu lên không được phổ biến rộng rãi, thuốc có thể tiếp tục tận hưởng thành công trong cùng một cách mà các loại thuốc statin khác đã làm như vậy sau khi sắp hết bằng sáng chế. Tiến sĩ Wolfe nói:
"Khi hết hạn bằng sáng chế cho simvastatin, pravastatin và atorvastatin, Các thuốc generic tăng lên một cách nhanh chóng bằng và sẽ thay thế thuốc brand name."
Tiến sĩ Wolfe kết thúc tính năng bài viết của BMJ bởi hy vọng rằng: " Khuyến khích AstraZeneca dừng việc thúc đẩy thuốc này và nó sẽ dừng lại vào năm 2016 với sự mất mát bằng sáng chế, các chiến dịch chống lại rosuvastatin sẽ có một hiệu ứng "vì lợi ích sức khỏe của công chúng."
MNT hỏi một phát ngôn viên của AstraZeneca để trả lời bài viết của Tiến sĩ Wolfe. Công ty cho biết: "Crestor là một thuốc điều trị hiệu quả cho việc giảm LDL-cholesterol và tăng HDL-cholesterol, khi so sánh với các statin khác, và nó đã được chứng minh để làm chậm sự tiến triển của xơ vữa động mạch."
Công ty này nói thêm rằng nó đã cam kết an toàn bệnh nhân "cực kỳ nghiêm trọng" và rằng Crestor "có một hồ sơ an toàn cũng như thành lập." AstraZeneca cũng trả lời rằng Crestor đã được chấp thuận bởi cơ quan y tế tại hơn 109 quốc gia và được sử dụng bởi hàng chục triệu bệnh nhân trên toàn thế giới."
Trong các tin tức khác về thuốc hạ cholesterol trong tuần này, một loại mới của điều trị, một kháng thể đơn dòng, có thể có hiệu quả hơn statin. Thuốc, evolocumab, đã được trình lên FDA và Vương quốc Anh và EU điều chỉnh trong ứng dụng cho phép tiếp thị.
Nguồn: medicalnewstoday.com
Cập nhật tin tức y dược nhanh nhất tại quầy thuốc
Tìm ra neuron thần kinh kiểm soát nhịp sinh học của cơ thể
Trong những năm 1970, các nhà khoa học đã được xác định được một phần não bộ kiểm soát nhịp sinh học - một quá trình quan trọng trong việc sản xuất hormone, trao đổi chất, huyết áp. Nhưng phải đến hiện nay mới xác định được các tế bào trong đồng hồ tổng thể để điều khiển việc chấm công của cơ thể
Tìm ra neuron thần kinh kiểm soát nhịp sinh học của cơ thể. Ảnh: minh họa
Các nhà nghiên cứu xác định các tế bào não quan trọng mà kiểm soát chấm công trong các đồng hồ tổng thể mà các ổ đĩa nhịp sinh học.
Trong một nghiên cứu mới được công bố trong tạp chí Neuron, các nhà nghiên cứu từ Đại học Texas (UT) Trung tâm y tế Tây Nam ở Dallas mô tả cách họ đã xác định các tế bào quan trọng trong nhân suprachiasmatic (SCN) là rất quan trọng để xác định nhịp sinh học.
Các nhà nghiên cứu tin rằng phát hiện của họ có thể dẫn đến những loại thuốc mới để điều trị một loạt các rối loạn, bao gồm cả các vấn đề về giấc ngủ như đi máy bay, các bệnh về thần kinh như Alzheimer, rối loạn tâm thần như trầm cảm, cộng với vấn đề trao đổi chất..
Nhịp sinh học là những mô hình của những thay đổi về thể chất, tâm thần và hành vi đó theo một chu kỳ khoảng 24 giờ. Chúng được tìm thấy trong hầu hết các sinh vật sống - từ vi khuẩn nhỏ bé động vật có vú lớn - và đáp ứng chủ yếu để thay đổi ánh sáng và bóng tối trong môi trường của sinh vật.
Nhịp sinh học của chúng ta được kiểm soát bởi các đồng hồ sinh học - các nhóm tương tác phân tử được tìm thấy trong các tế bào khắp cơ thể. SCN hoặc "đồng hồ tổng thể" - mà ngồi trong vùng dưới đồi, một vùng của não bộ trên, nơi các dây thần kinh thị giác từ mắt đến đồng bộ với các đồng hồ phân tử
Nghiên cứu xác định các tế bào neuropeptide neuromedin S kiểm soát nhịp sinh học. Mặc dù SCN - trong đó có khoảng 20.000 tế bào thần kinh - đã được xác định 40 năm trước đây, nghiên cứu mới này là người đầu tiên để xác định chính xác mà nhóm các tế bào SCN kiểm soát cơ chế chấm cơ bản của nó.
Joseph Takahashi, một trong những tác giả của nghiên cứu, giáo sư và chủ nhiệm khoa học thần kinh tại Trung tâm y tế UT Southwestern, nói:
"Chúng tôi đã phát hiện ra rằng một nhóm các tế bào thần kinh SCN dẫn truyền đến một neuropeptide gọi neuromedin S (NMS) là cả hai cần và đủ cho sự kiểm soát của nhịp sinh học."
NMS là một neuropeptide - một protein mà các tế bào não sử dụng để gửi các tín hiệu. Làm việc với những con chuột đặc biệt, nhóm nghiên cứu phát hiện ra rằng các tế bào não mà hiện NMS hành động như máy tạo nhịp di động.
Khi họ bị chặn truyền tín hiệu trong các tế bào NMS ở chuột, nhóm nghiên cứu thấy nó phá vỡ cơ chế thời gian của SCN và ảnh hưởng đến đồng hồ sinh học trong phần còn lại của cơ thể.
Các nhà nghiên cứu cũng phát hiện ra những manh mối mới về cách ánh sáng đồng bộ hóa đồng hồ cơ thể.
Nghiên cứu này là một phần của một cuộc hành trình dài để giải quyết câu hỏi quan trọng về các đồng hồ cơ thể.
Nghiên cứu này đại diện cho một bước nữa trong những gì đã là một hành trình dài của giáo sư Takahashi và phòng thí nghiệm của ông.
Trong những năm 1990, họ đã xác định gene đầu tiên liên quan đến nhịp sinh học ở động vật có vú - một gen được gọi là đồng hồ. Kể từ đó, họ đã chỉ ra rằng một gen được gọi là Bmal1 gây ra sự gián đoạn đến đồng hồ và ảnh hưởng đến sự tiết insulin trong tuyến tụy và có thể dẫn đến bệnh tiểu đường ở chuột.
Gần đây, họ đã cho thấy rằng cấu trúc 3D của phức hợp protein được hình thành bởi hai gen là pin của đồng hồ sinh học. Trong một nghiên cứu được công bố vào năm 2012, họ đã tiết lộ những hình ảnh nguyên tử cấp đầu tiên của CLOCK: phức tạp BMAL1.
Nghiên cứu mới được tài trợ bởi Viện Y tế Quốc gia (NIH) và Viện Y tế Howard Hughes (HHMI).
Tác giả Masashi Senior Yanagisawa, giáo sư trợ giảng của Molecular Genetics, cựu Investigator HHMI tại UT Southwestern, nói rằng đó có các tế bào thần kinh trong SCN chịu trách nhiệm sản xuất nhịp sinh học đã là một câu hỏi quan trọng trong sinh học thần kinh
"Nghiên cứu này đánh dấu một bước tiến quan trọng trong sự hiểu biết của chúng ta về đồng hồ cơ thể."
GS Yanagisawa, hiện là Giám đốc của Viện Quốc tế Thế giới Premier Integrative Ngủ Y tại Đại học Tsukuba ở Nhật Bản, đã phát hiện ra rằng một neuropeptide gọi là điều khiển orexin ngủ / thức dậy.
Ông và các đồng nghiệp của ông đã được xác định từ nhiều con đường có liên quan trong việc kiểm soát sự thèm ăn và huyết áp, cộng với neuropeptides khác giúp điều chỉnh các chức năng như sự trao đổi chất, căng thẳng và cảm xúc.
Cập nhật tin tức y dược nhanh nhất tại quầy thuốc

Uống soda nhiều gây tăng nguy cơ tim mạch và béo phì
Uống nhiều nước ngọt có thể tăng cường chế độ ăn uống chất béo bụng và tăng nguy cơ bệnh tim mạch và hội chứng chuyển hóa, theo kết quả của một nghiên cứu mới được công bố trên Tạp chí của Geriatrics Society Mỹ.
Uống soda nhiều gây tăng nguy cơ tim mạch và béo phì. Ảnh: Internet
Các tác giả nghiên cứu kết luận rằng "chế độ ăn uống tăng lượng nước ngọt được kết hợp với leo thang béo bụng, mà có thể làm tăng nguy cơ tim mạch ở người lớn tuổi."
Những phát hiện thêm những lo ngại ngày càng tăng về sự an toàn của tiêu thụ nước ngọt mãn tính. Các nghiên cứu gần đây về tác dụng phụ của việc uống nước ngọt được báo cáo bởi Medical News Today đã liên kết uống soda với lão hóa tế bào, tăng gây hấn và mất tập trung ở trẻ em, bắt đầu hành kinh và ung thư nội mạc tử cung.
Tuy nhiên, nghiên cứu mới xem xét cụ thể ở chế độ ăn uống soda, mà nhiều người dân chuyển sang trong một nỗ lực để giảm lượng đường của họ. Nghiên cứu cho thấy trong 3 thập kỷ qua, lượng của cả hai chất làm ngọt nhân tạo và chế độ ăn uống sôđa có tăng, song song với một "gia tăng đáng kể" trong bệnh béo phì so với cùng kỳ.
Trong khi hầu hết các nghiên cứu hiện có khám phá mối liên hệ giữa tiêu thụ chế độ ăn uống soda và các bệnh tim mạch đã tập trung vào người trung niên và trẻ hơn, các nghiên cứu mới xem xét tác hại cho sức khỏe người cao niên trong.
"Nghiên cứu của chúng tôi tìm cách để lấp đầy khoảng cách tuổi tác bằng cách khám phá những tác hại cho sức khỏe của chế độ ăn uống soda trong các cá nhân từ 65 tuổi trở lên," giải thích tác giả chính Sharon Fowler, từ các trường đại học của Trung tâm Khoa học Y tế Texas tại San Antonio.
"Gánh nặng của hội chứng chuyển hóa và bệnh tim mạch, cùng với chi phí chăm sóc sức khỏe, là rất lớn trong dân số ngày càng tăng cao," Fowler cho biết thêm.
Các nhà nghiên cứu đã phân tích dữ liệu từ các nghiên cứu San Antonio Longitudinal là một phần của nghiên cứu San Antonio Longitudinal Study of Aging (SALSA), 749 Người Mexico và châu Âu-Mỹ tuổi từ 65 tuổi trở lên được tuyển chọn từ năm 1992 và năm 1996. lượng chế độ ăn uống sôđa của họ, vòng bụng, chiều cao và trọng lượng đều được đo lường ở đầu nghiên cứu và được theo dõi trong 2001-01, 2001-03 và 2003-04.
Phân tích các dữ liệu SALSA, Fowler và các đồng nghiệp phát hiện ra rằng - mỗi khoảng thời gian theo dõi - chu vi vòng eo trung bình của chế độ ăn uống sôđa là gần gấp ba lần các đồng nghiệp của họ, những người không uống chế độ ăn uống soda.
Điều chỉnh các yếu tố gây nhiễu, nhóm nghiên cứu thấy rằng - trên tổng thời gian theo dõi 9,4 năm - khoảng thời gian chu vi vòng eo tăng là 0,77 cm trong số những người chưa bao giờ uống chế độ ăn uống soda, 1,76 cm cho những người thỉnh thoảng uống chế độ ăn uống soda và 3,04 cm cho mọi người người uống chế độ ăn uống sôđa mỗi ngày.
Nhìn chung, đây cho biết thêm kích thướcvòng eo tăng lên là:
0,80 inch cho người không sử dụng
1,83 inch cho người sử dụng thường xuyên
3.16 inches cho người dùng hàng ngày.
Nghiên cứu kết luận rằng "chế độ ăn uống tăng lượng nước ngọt được kết hợp với tình trạng béo bụng leo thang, mà có thể làm tăng nguy cơ tim mạch ở người lớn tuổi", và khuyến cáo rằng những người cao niên thường uống chế độ ăn uống sôđa nên hạn chế tiêu thụ của họ, đặc biệt là nếu họ có nguy cơ tim mạch cao.
Năm ngoái, MNT đã có một nghiên cứu gây tranh cãi được công bố trên tạp chí Béo phì mà ngụ ý chế độ ăn uống soda là một công cụ hiệu quả hơn để giảm cân hơn so với nước.
Nghiên cứu này đã bị chỉ trích nặng nề vì nó được tài trợ bởi Hiệp hội đồ uống Mỹ và được dẫn dắt bởi một nhà khoa học đã làm việc như một nhà tư vấn cho The Coca-Cola Company.
Nguồn: medicalnewstoday.com
Cập nhật tin tức y dược nhanh nhất tại quầy thuốc
Có thể chẩn đoán trước xơ vữa động mạch qua vòng eo
Một nghiên cứu mới nhìn vào các dấu hiệu sớm của xơ vữa động mạch giữa Mexico-Mỹ cho thấy lượng đường trong máu, kháng insulin và huyết áp có thể là chỉ số đáng tin cậy hơn của xơ vữa động mạch ở nhóm này so với bệnh béo phì.
Xơ vữa động mạch. Ảnh: Internet
Xơ vữa động mạch là một tình trạng mà trong đó động mạch đầy mảng bám, làm giảm lưu lượng máu và tăng nguy cơ bệnh tim dự kiến sẽ xuất hiện ở gần một phần ba dân số vào năm 2050.
"Người Tây Ban Nha chịu một gánh nặng không cân xứng của các yếu tố nguy cơ mạch vành như đái tháo đường và béo phì", Tiến sĩ Susan T. Laing, tác giả nghiên cứu dẫn và giáo sư y khoa tim mạch tại Đại học Texas Health Science Center ở Houston nói.
"Nếu chúng ta muốn đạt được mục tiêu cải thiện sức khỏe tim mạch cho mọi người Mỹ của Hiệp hội Tim mạch Mỹ, sau đó chúng ta không thể bỏ qua người Mỹ gốc Mexico," Tiến sĩ Laing cho biết thêm.
Trong nghiên cứu của mình, TS Laing và cộng sự đã đo chiều cao, cân nặng, chỉ số khối cơ thể (BMI), huyết áp, đường huyết và cholesterol của 503 người tham gia Mexico-Mỹ, những người sống dọc theo biên giới Texas-Mexico.
Độ dày của động mạch cảnh của người tham gia cũng được đo bằng siêu âm, để phát hiện dấu hiệu của xơ vữa động mạch - tình trạng mà các động mạch đầy mảng bám, làm giảm lưu lượng máu và tăng nguy cơ mắc bệnh tim hoặc đột quỵ.
Nguy cơ chuyển hóa "Nguy cơ xơ vữa động mạch cao hơn béo phì". Phân tích kết quả của các siêu âm, các nhà nghiên cứu tìm thấy rằng gần một phần ba số người tham gia đã có dấu hiệu xơ vữa động mạch sớm.
Thông tin nhanh về xơ vữa động mạch
Những người bị bệnh tiểu đường có nguy cơ cao xơ vữa động mạch
Cách tốt nhất để ngăn ngừa xơ vữa động mạch là do tập thể dục thường xuyên, không hút thuốc, sau một chế độ ăn Địa Trung Hải và giữ cho đến ngày với chủng ngừa cúm
Trường hợp nặng của xơ vữa động mạch có thể được điều trị bằng nong mạch vành hoặc bắc cầu động mạch ghép.
Tìm hiểu thêm về xơ vữa động mạch
Nếu người tham gia có hai hoặc nhiều hơn các yếu tố nguy cơ sau đây, các nhà nghiên cứu xác định chúng là có một trao đổi chất không lành mạnh:
- Cholesterol cao
- Cao huyết áp
- Đường cao trong máu
- Triglycerides
- Kháng Insulin
- Protein C-reactive cao
Gần 78% số người tham gia đã được phân loại như là trao đổi chất không lành mạnh và 52% bị béo phì (có chỉ số BMI từ 30 trở lên). Những người tham gia trao đổi chất không lành mạnh ít có khả năng để đáp ứng các nguyên tắc được đề nghị cho ăn 4-5 khẩu phần trái cây và rau mỗi ngày.
Những người tham gia đã được định nghĩa như là trao đổi chất không lành mạnh và không bị béo phì đã được tìm thấy là có nhiều khả năng được đàn ông lớn tuổi với một chu vi vòng eo khoảng 38 inches. Nhóm này cũng đã được tìm thấy có giáo dục ít hơn so với những người tham gia khác.
Các trao đổi chất không lành mạnh, những người không béo phì trên lâm sàng cho thấy mức độ tương tự của xơ vữa động mạch cho những người bị béo phì, điều này cho thấy rằng nguy cơ chuyển hóa có sự liên kết mạnh mẽ hơn để xơ vữa động mạch giữa Mexico-Mỹ hơn với bệnh béo phì.
Đây là một phát hiện thú vị như một số nghiên cứu trước đây đã phát hiện ra rằng chu vi vòng eo là tiên đoán của xơ vữa động mạch.
"Phát hiện của chúng tôi đặc biệt có liên quan đến việc lập kế hoạch y tế công cộng trong tương lai như các can thiệp để duy trì sức khỏe chuyển hóa có thể là một mục tiêu quan trọng hơn tập trung vào giảm cân một mình", Tiến sĩ Laing nói. "Đó là thông điệp chúng tôi cần được thúc đẩy."
Cập nhật tin tức y dược nhanh nhất tại quầy thuốc
Hy vọng mới trong điều trị bệnh sốt rét thể não
Sốt rét chịu trách nhiệm cho khoảng 584.000 ca tử vong trong năm 2013, phần lớn trong số đó là trẻ em ở Châu Phi. Bây giờ, các nhà nghiên cứu từ Đại học bang Michigan cho biết đã khám phá ra một đột phá về bệnh sốt rét thể não, một dạng chết người của bệnh: đó là sưng não là nguyên nhân gây ra trẻ em bị tử vong- một phát hiện có thể mở đường cho phương pháp điều trị mới.
Muỗi anopheles gây ra sốt rét. Ảnh: Internet
Muỗi
Sốt rét do ký sinh trùng Plasmodium lây truyền qua vết cắn của muỗi Anopheles . Mặc dù là một bệnh có thể chữa được nếu được điều trị một cách nhanh chóng và chính xác, nó vẫn còn là nguyên nhân chính gây cho hàng trăm ngàn người chết mỗi năm.
Tại châu Phi - nơi có hơn 90% các ca tử vong sốt rét xảy ra - một trẻ em chết vì bệnh sốt rét mỗi phút. Người ta ước tính rằng trong năm 2013, 437.000 trẻ em châu Phi chết vì bệnh trước khi chúng đến sinh nhật thứ năm của họ.
Sốt rét thể não là một trong những nguyên nhân phổ biến nhất gây tử vong vì căn bệnh này. Nó xảy ra khi các tế bào máu có chứa các ký sinh trùng Plasmodium block khối máu đến não. Điều này có thể gây viêm não và tổn thương não.
Các nhà khoa học đã thấy được nhiều thành công trong việc tìm ra phương pháp điều trị có thể giết chết các ký sinh trùng Plasmodium, đấu tranh chống sốt rét tại gốc của nó. Trong tháng 12 năm 2014, ví dụ, Medical News Today đưa tin về một nghiên cứu được công bố trong Kỷ yếu của Viện Hàn lâm Khoa học, trong đó các nhà nghiên cứu đã xác định một hợp chất chống lại sốt rét mà phá hủy tất cả các dấu vết của ký sinh trùng ở chuột trong vòng 48 giờ.
Các nhà nghiên cứu bang Michigan - dẫn đầu bởi Tiến sĩ Terrie Taylor - nói tiến bộ trong việc tìm kiếm cách để chữa trị những ảnh hưởng của bệnh sốt rét, tuy nhiên, đã di chuyển với một tốc độ chậm hơn nhiều. Nhưng với sự giúp đỡ của ảnh cộng hưởng từ (MRI), Tiến sĩ Taylor và nhóm của cô tin rằng họ có thể tiến gần hơn với việc xác định phương pháp điều trị như vậy.
Chết trong bệnh sốt rét não 'nén thân não'
Tiến sĩ Taylor dành 6 tháng một năm tại Bệnh viện Queen Elizabeth ở Malawi, điều trị và nghiên cứu trẻ em bị sốt rét. Trong năm 2008, bệnh viện đã nhận được một máy quét MRI - một công cụ đó, mặc dù phổ biến ở các nước phát triển, là rất hiếm ở châu Phi.
Nhóm nghiên cứu sử dụng MRI để phân tích các hình ảnh bộ não của hàng trăm trẻ em bị sốt rét thể não, một số người trong số họ đã sống sót qua bệnh tật và một số người trong số họ đã chết vì nó.
Các kết quả phân tích, được công bố trên The New England Journal of Medicine, cho thấy con người đã sống sót sau bệnh không bao giờ trải qua sưng não, trong khi đa số những người chết do viêm não nghiêm trọng. "Đây là một khoảnh khắc chiến thắng," Tiến sĩ Taylor nói. "Tôi muốn nói với các ký sinh trùng" Ha! Bạn không bao giờ nghĩ rằng chúng tôi có được một MRI, phải không? '"
Cụ thể, các nhà nghiên cứu phát hiện ra rằng bộ não của một số trẻ em bị sốt rét thể não bị viêm và cơ quan được đẩy ra qua đáy của hộp sọ, nén thân não. Điều này có thể khiến đứa trẻ ngưng thở, dẫn đến cái chết của họ.
Cập nhật tin tức y dược mới nhất tại quầy thuốc

Nên hay không nên để gì trong tủ lạnh để bảo quản
Nhiều người cho rằng chỉ cần đi chợ mua những thực phẩm dinh dưỡng là có thể giúp nâng cao sức khỏe gia đình. Tuy nhiên, họ không biết rằng quy trình bảo quản cũng có tác động không nhỏ đến các loại trái cây, rau quả.
Hiện nay thì tủ lạnh là vật dụng không thể thiếu trong mỗi gia đình. Việc sử dụng tủ lạnh để chứa thức ăn tránh việc ôi thiu và hỏng thức ăn. Tuy nhiên không phải ai cũng biết là những rau quả gì nên và không nên để vào tủ lạnh. Thậm chí nếu để tủ lạnh còn dẫn tới hỏng nhanh hơn. Không phải tất cả các sản phẩm được làm lạnh hay bảo quản tủ lạnh sẽ tươi lâu hơn, tốt hơn.
Hành củ
Hành tây, hành tím có thể được bảo quản rất lâu với điều kiện không giữ lạnh. Nhiệt độ, độ ẩm quá cao hay thấp có thể khiến hành bị thối rữa, do đó bạn cần giữ chúng ở nơi mát mẻ, vị trí thông thoáng, nhiệt độ tối ưu là 15-21 độ C. Nếu hành bắt đầu mọc mầm, chứng tỏ nhiệt độ quá cao, còn nếu củ hành thối rữa, nghĩa là nơi bảo quản quá lạnh. Ngoài ra, không nên đặt hành tây gần khoai tây vì khoai tây sẽ tỏa nhiệt khiến củ hành thối rữa.
Bơ
Bơ là thực phẩm giàu dinh dưỡng nhưng nếu không biết cách bảo quản, bạn sẽ lãng phí loại trái cây này. Bơ có thể mất một thời gian để chín mềm và chín muồi trong thời gian rất ngắn, do đó phải biết cách bảo quản linh hoạt. Và bí mật là: Giữ lạnh cho bơ là điều tốt nhưng nó sẽ ngăn chặn quá trình chín. Nếu bạn muốn bơ chín thật nhanh, đặt chúng trên bàn hoặc túi giấy trong 1-2 ngày, sau đó mới bỏ tủ lạnh.
Cà chua
Cà chua chứa nhiều chất chống ô-xy hóa và vitamin. Tuy nhiên, hầu hết các chất dinh dưỡng sẽ mất đi nếu cà chua trở nên bở, mềm nhũn sau khi được bảo quản trong tủ lạnh. Vì vậy, hãy lấy chúng ta khỏi tủ lạnh và bảo quản ở nhiệt độ bình thường, thoáng mát trong phòng.
Khoai tây
Khoai tây có thể giữ được đến 3 tháng ở nhiệt độ từ 8 - 12 độ C. Tuy nhiên, nhiều người mắc sai lầm là cất khoai tây trong tủ lạnh do quan niệm nhiệt độ càng thấp càng tốt. Điều này khiến khoai tây đổi sắc, thay đổi hương vị, tinh bột chuyển hóa thành đường. Nếu trữ khoai tây trong phòng bếp, bạn cũng có thể giữ chúng trong vài tuần.
Cập nhật tin tức y dược mới nhất tại quầy thuốc

Sanofi và Regeneron Pharmaceuticals hợp tác nghiên cứu sản phẩm giảm choleterol hiệu quả
Sanofi và Regeneron Pharmaceuticals, Inc đã công bố kết quả của một thử nghiệm giai đoạn 3 của Praluent (alirocumab) trong 18 tháng (78 tuần) , một liệu pháp điều tra nghiên cứu, liên quan đến 2.341 nguy cơ cao bệnh nhân tăng cholesterol máu đã được công bố trực tuyến trên tờ The New England Journal of Medicine. Trong các thử nghiệm ODYSSEY DÀI HẠN, Praluent 150 mg mỗi hai tuần giảm mật độ lipoprotein cholesterol thấp (LDL-C hay cholesterol "xấu") bằng 62% thêm vào tuần thứ 24 khi so sánh với giả dược, Hiệu quả chính của nghiên cứu, với phù hợp LDL-C giảm duy trì trong 78 tuần
Logo Sanofi toàn cầu. Ảnh: internet
Những kết quả này chứng minh hiệu quả lâu bền cho Praluent khi thêm vào tối đa dung nạp liệu pháp statin và tiếp tục củng cố hồ sơ an toàn nói chung ổn định," cho biết Jennifer Robinson, MD, MPH, Giám đốc Trung tâm Phòng chống can thiệp, Giáo sư, Sở dịch tễ và Y học, Trường Đại học Y tế công cộng tại Đại học Iowa. "Ngoài ra, việc phân tích giả thuyết hậu nghiệm(post hoc) các biến cố tim mạch chính đại diện cho một phát hiện quan trọng cho Praluent - chúng tôi mong muốn kết quả từ thử nghiệm ODYSSEY liên tục, được hồi tố đánh giá tiềm năng của Praluent để giảm biến cố tim mạch."
18-Tháng (78 tuần) an toàn và tính hiệu quả kết quả
ODYSSEY LONG TERM đánh giá Praluent 150 mg (n = 1553) mỗi hai tuần so với giả dược (n = 788) ở bệnh nhân có bệnh tim mạch cao (CV) rủi ro và những người đã được điều trị bằng statin tối đa dung nạp có hoặc không có hạ lipid máu điều trị khác. Các thử nghiệm bao gồm những bệnh nhân có tăng cholesterol máu do di truyền (HeFH) (n = 276 Praluent, n = 139 placebo). Các bệnh nhân được 78 tuần điều trị tiếp theo là một đánh giá an toàn 8 tuần. Bệnh nhân tự tiêm một liều tiêm dưới da mỗi hai tuần qua một ống tiêm điền sẵn. Các kết quả chính bao gồm:
Ở tuần thứ 24, Praluent giảm LDL-C từ đường cơ sở thêm 62% so với giả dược (p <0,0001) khi thêm vào các tiêu chuẩn hiện hành về chăm sóc, trong đó bao gồm statin tối đa dung nạp. Hiệu quả vẫn nhất quán thông qua điều trị, và ở tuần 78 thì giảm 56 phần trăm so với ban đầu LDL-C cho Praluent so với giả dược (p <0,0001).
Ở tuần thứ 24, 81% bệnh nhân trong nhóm Praluent đạt được mục tiêu xác định LDL-C (hoặc 70 mg / dL [mg / dL] hoặc 100 mg / dL tùy thuộc vào nguy cơ tim mạch cơ bản) so với 8,5% đối với giả dược ( p <0,0001).
Các tác dụng phụ (AES) xảy ra ở 81% và 83% Praluent bệnh nhân dùng giả dược, dẫn đến việc ngưng trong 7,2%và 5,8% bệnh nhân. AES là tương tự giữa các nhóm, ngoài sự khác biệt trong phản ứng tại chỗ tiêm (5,9% Praluent, 4.2% placebo), đau cơ (5,4% Praluent, 2,9% placebo), nhận thức thần kinh (1,2% Praluent, 0,5% placebo), và trên mắt ( 2,9% Praluent, 1,9% placebo). Trong một 3759 bệnh nhân, phân tích an toàn gộp chín nghiên cứu Praluent kiểm soát giả dược được trình bày vào ngày thứ Hai, tỷ lệ các vấn đề liên quan đến cơ và nhận thức thần kinh xương nói chung cân bằng giữa Praluent và giả dược.
Ở tuần thứ 78, 'biến cố tim mạch bất lợi lớn "xảy ra trong 4,6% và 5,1% Praluent và giả dược cho bệnh nhân. Trong một bài phân tích giả thuyết hậu nghiệm sử dụng điểm cuối được xác định trước đó về bệnh tim mạch vành chết, nhồi máu cơ tim, đột quỵ, đau thắt ngực không ổn định hoặc cần nhập viện, một tỷ lệ thấp hơn của các vấn đề tim có hại chính phân xử được quan sát thấy trong các nhóm Praluent (27 1550 bệnh nhân, 1,7%) so với nhóm dùng giả dược (26 788 bệnh nhân, 3,3%; tỷ số nguy cơ 0,52; CI 95%=0,31-0,90; p< 0,01). Các đường cong tỷ lệ tích lũy tách dần theo thời gian.
ODYSSEY LONG TERM không được thiết kế để đánh giá kết quả CV. Những vấn đề về tim mạch được tìm thấy trong phân tích post hoc là tương đối nhỏ, làm hạn chế khả năng để đưa ra kết luận về ảnh hưởng của các sự kiện trên Praluent CV. Các thử nghiệm liên tục ODYSSEY OUTCOME sẽ đánh giá những lợi ích CV của Praluent trong khoảng 18.000 bệnh nhân trên 5 năm.
Giới thiệu về Praluent
Praluent là một kháng thể đơn dòng tác dụng lên mục tiêu là PCSK9 (proprotein convertase subtilisin / Kexin loại 9) kháng thể đơn dòng. Đầu năm nay, Regeneron và Sanofi thông báo rằng Biologics License Application (BLA) cho Praluent được chấp nhận xem xét ưu tiên bởi các Thực phẩm và Dược phẩm Hoa Kỳ (FDA). Theo Prescription Drug User Fee Act (PDUFA), mục tiêu cho một xét ưu tiên là sáu tháng, ngày mục tiêu cho hành động là ngày 24 tháng 7, năm 2015. Ngoài ra, các cơ quan y tế châu Âu (EMA) chấp nhận xem xét quảng cáo sản phẩm Praluent trong Liên minh châu Âu. EMA và FDA đã chấp nhận điều kiện Praluent như tên thương mại cho alirocumab. Sự an toàn và hiệu quả của Praluent chưa được đánh giá đầy đủ bởi bất kỳ cơ quan quản lý nào.
Về Sanofi
Sanofi, một hãng dược phẩm hàng đầu thế giới tích hợp toàn cầu, phát hiện, phát triển và phân phối các giải pháp điều trị tập trung vào nhu cầu của bệnh nhân. Sanofi có thế mạnh cốt lõi trong lĩnh vực chăm sóc sức khỏe với 7 mảng tăng trưởng thế mạnh: giải pháp tiểu đường, các loại vacxin, thuốc sáng tạo, chăm sóc sức khỏe người tiêu dùng, thị trường mới nổi, thú y và Genzyme mới.
Về Regeneron Pharmaceuticals, Inc.
Regeneron (NASDAQ: REGN) là một công ty dược phẩm sinh học dựa trên khoa học hàng đầu có trụ sở tại Tarrytown, New York phát hiện ra rằng, phát minh, phát triển, sản xuất, và thương mại hóa các loại thuốc để điều trị các bệnh nghiêm trọng. Regeneron thương mại hóa các loại thuốc cho các bệnh về mắt, và một tình trạng viêm hiếm và có các ứng cử viên phát triển sản phẩm trong các lĩnh vực khác của y tế chưa được đáp ứng nhu cầu cao, bao gồm tăng cholesterol máu, ung thư, viêm khớp dạng thấp, hen suyễn và viêm da dị ứng. Để biết thêm thông tin về công ty, xin vui lòng ghé thăm www.regeneron.com.
Tìm ra thuốc có thể điều trị các triệu chứng của bệnh Crohn
Một thử nghiệm lâm sàng đã tìm thấy một loại thuốc thử nghiệm có thể nhanh chóng điều trị các triệu chứng của rối loạn tiêu hóa bệnh Crohn - ít nhất là trong ngắn hạn
Bệnh Crohn. Ảnh: minh họa
Nghiên cứu này, hơn 150 người lớn có Crohn, thấy rằng chỉ hai tuần điều trị gửi nhiều thuyên giảm - có nghĩa là họ có ít hoặc không có triệu chứng của bệnh viêm ruột 28 ngày sau khi bắt đầu nghiên cứu.
Các chuyên gia cho biết những kết quả đáng khích lệ. Thuốc này là thuốc viên, trong khi các loại thuốc hiện nay đều là thuốc sinh học để điều trị cho Crohn - như Remicade và Humira - được dùng bằng đường tiêm hoặc IV.
Và loại thuốc này đã làm việc một cách nhanh chóng. "Có một tỷ lệ thuyên giảm khá cao trong một thời gian ngắn. Đó là ấn tượng", Tiến sĩ Raymond Cross, một bộ tiêu hóa tại Đại học Trung tâm Y tế Maryland, người không tham gia vào cuộc nghiên cứu cho biết.
Về lý thuyết, các loại thuốc mới - gọi là mongersen - có thể được an toàn hơn so với các loại thuốc hiện có. Theo Cross là đồng chủ tịch tổ chức Crohn's & Colitis Foundation of America (CCFA).
Và, các tác giả nghiên cứu đã viết rằng những nghiên cứu lâu dài của cả sự an toàn và hiệu quả của mongersen cần phải được thực hiện, cùng với nghiên cứu so sánh các loại thuốc mới để điều trị hiện có.
Kết quả của nghiên cứu được công bố ngày 19 tháng 3 tại New England Journal of Medicine. Các thử nghiệm này được tài trợ bởi Giuliani (một công ty dược phẩm của Ý), theo hợp đồng để Nogra Pharma - ở Dublin, Ai-len, công ty phát triển mongersen. Nogra Pharma vừa xảy ra một thỏa thuận cấp phép với trụ sở tại Mỹ Celgene Corp đưa ra thị trường thuốc.
Theo CCFA, lên đến 700.000 người Mỹ có Crohn - một bệnh viêm mãn tính là nguyên nhân gây đau bụng, tiêu chảy, táo bón và chảy máu trực tràng. Nó xảy ra khi hệ thống miễn dịch tấn công nhầm lớp niêm mạc của đường tiêu hóa.
Hiện đã có một số loại thuốc tác dụng tốt với bệnh Crohn, Cross nói - đặc biệt là sinh học, Thuốc đó block các protein đặc hiệu kích hoạt các phản ứng viêm trong bệnh Crohn.
Nhưng các loại thuốc hiện có không tác dụng trên tất cả mọi người, Cross giải thích. Và với thuốc sinh học, ông cho biết, một số người tác dụng tốt ở giai đoạn đầu nhưng sau đó phát triển các kháng thể chống lại các loại thuốc.
Các loại thuốc này cũng có thể có tác dụng phụ bao gồm: nhiễm trùng và các bệnh liên quan đến miễn dịch khác, chẳng hạn như bệnh vẩy nến tình trạng da, tiến sĩ Giovanni Monteleone, các nhà nghiên cứu dẫn đầu về nghiên cứu mới và một bộ tiêu hóa tại Đại học Rome Tor Vergata, Ý.
"Lợi thế" với mongersen là nó dùng đường uống, cho phép giải phóng tối đa của các hợp chất hoạt động vào các vị trí bị viêm trong đường tiêu hóa, Monteleone nói. Thuốc tác dụng bằng cách khôi phục các hoạt động tự nhiên của một protein chống viêm gọi là TGF-beta, ông giải thích.
Đối với nghiên cứu này, nhóm nghiên cứu Monteleone của phân phối ngẫu nhiên 166 bệnh nhân Crohn vào một trong bốn nhóm: ba đã nhận được liều hàng ngày khác nhau của mongersen trong hai tuần; và một trong đó đã được đưa ra giả dược (không hoạt động) thuốc để so sánh.
Khi kết thúc điều trị, hai phần ba số bệnh nhân dùng liều lượng thuốc cao nhất đã thuyên giảm. Điều này cũng đúng đối với 55 phần trăm những người vào liều cao kế tiếp.
Theo Cross, liều của mongersen có thể giúp tránh được các tác dụng phụ của thuốc Crohn hiện - nhưng đó là chưa được chứng minh cho bây giờ.
Bệnh viêm ruột ở trẻ và những điều bạn nên biết
Sự chậm tăng trưởng của bé có thể là một dấu hiệu cho thấy rằng bé đang bị bệnh mà không được chẩn đoán là bệnh viêm ruột (IBD), đặc biệt là bệnh Crohn
Bệnh viêm ruột ở trẻ em. Ảnh: minh họa
Tiến sĩ Marc Schaefer, Chuyên gia tiêu hóa trẻ em của đại học bang Penn phát biểu rằng: "Biểu đồ tăng trưởng là một điều quan trọng nhất để chúng ta có thể đánh giá tình trạng của trẻ. Bởi vì đôi khi thì tốc độ tăng trưởng của bé chậm hơn là dấu hiệu duy nhất của bệnh IBD, đặc biệt là với bệnh Crohn"
Các triệu chứng khác của bệnh viêm ruột ở trẻ em bao gồm không muốn ăn, đau bụng dai dẳng, và tiêu chảy hoặc phân có máu
Xét nghiệm máu và nội soi cũng được sử dụng để chẩn đoán và phân biệt Crohn từ viêm loét đại tràng, một dạng khác của bệnh viêm ruột gây chảy máu trực tràng
Các nguyên nhân của bệnh Crohn và viêm loét đại tràng là không rõ ràng, nhưng nó được biết rằng tiền sử gia đình có vai trò quan trọng.
Nếu một lịch sử gia đình của IBD là hiện nay, có một nguy cơ gia tăng cho một đứa trẻ bị bệnh IBD nhưng nó không hoàn toàn chắc chắn. Rất khó để dự đoán được điều đó.
Ngay cả trong các gia đình, các triệu chứng và mức độ nghiêm trọng của bệnh có thể rất khác nhau. Trong khi một số người quản lý để kiểm soát tình hình trong một thời gian dài sau khi lần đầu tiên bùng phát lên, những người khác có tái phát.
Một số thực phẩm hoặc một vấn đề ở dạ dày có thể gây ra các triệu chứng ở một số người bị bệnh viêm ruột, nhưng không có chế độ ăn uống đặc biệt mà chữa nó. Phương pháp điều trị bao gồm thuốc và, trong một số bệnh nhân bị viêm loét đại tràng, cắt bỏ ruột già.
Phương pháp điều trị thì tùy từng cá nhân và tùy mức độ nghiêm trọng của bệnh diễn ra.
Nguồn: drugs.com

Tiểu đường thai kì và nguy cơ dẫn đền tiểu đường type 2
Những phụ nữ béo phì mắc bệnh tiểu đường khi đang mang thai có nguy cơ tiến triển bệnh tiểu đường cao hơn 40 lần.
Tiểu đường thai kì và nguy cơ. Ảnh; minh họa
Bệnh tiểu đường khi mang thai mà phát triển được gọi là tiểu đường thai kỳ. Trong khi loại hình này của bệnh tiểu đường thường biến mất sau khi mang thai, nhưng những phụ nữ này nguy cơ cao phát triển bệnh tiểu đường type 2 sau này trong cuộc sống. Thông tin cơ bản trong nghiên cứu mới chỉ ra rằng có đến một phần ba số phụ nữ mắc bệnh tiểu đường type 2 đã có tiền sử của bệnh tiểu đường thai kỳ.
Theo các nhà nghiên cứu: Cân nặng quá mức là một yếu tố nguy cơ cho bệnh tiểu đường thai nghén và tiểu đường type 2
Nhà nghiên cứu tiến sĩ Cuilin Zhang cho biết: "Phát hiện của chúng tôi cho thấy tầm quan trọng của việc duy trì một trọng lượng cơ thể khỏe mạnh cả trước và sau khi mang thai ".
"Phụ nữ nên cố gắng duy trì một trọng lượng cơ thể khỏe mạnh hơn cuộc sống của họ để giảm nguy cơ mắc bệnh tiểu đường " Zhang nói thêm.
Báo cáo này được công bố ngày 18 tháng 3 trên tạp chí Diabetologia.
Tiến sĩ Mitchell Roslin, Trưởng khoa phẫu thuật béo phì tại Bệnh viện Lenox Hill tại thành phố New York, cho biết rằng bệnh tiểu đường loại 2 không phải là một sự xuất hiện đột ngột, nhưng phát triển theo thời gian.
Nó là 1 quá trình dài 15 năm bắt đầu với việc kháng insulin như các tế bào tuyến tụy bắt đầu làm việc ít hơn.
Khi một người phụ nữ mắc phải tiểu đường thai kì thì họ đang trên đường đến với bệnh tiểu đường, thậm chí chỉ tăng cân ít cũng có thể dẫn tới việc đó.
Cách duy nhất để những người phụ nữ để ngăn ngừa hoặc trì hoãn việc phát triển bệnh tiểu đường loại 2 là để giảm cân và tập thể dục, Roslin đề nghị. "Tập thể dục là rất quan trọng" ông nói. "Có một liên kết rất lớn giữa tập thể dục và cải thiện sức đề kháng insulin."
Trong nghiên cứu này, Zhang và các đồng nghiệp đã thu thập dữ liệu trên gần 1.700 phụ nữ đã tham gia vào nghiên cứu Sức khỏe phụ nữ và tiểu đường và tiểu đường thai kì từ 1991-2001
Các nhà nghiên cứu nhận thấy rằng hơn 18 năm theo dõi, 259 phụ nữ phát triển bệnh tiểu đường loại 2. Nguy cơ của bệnh tiểu đường type 2 tăng 27% cho mỗi phụ nữ tăng 11 pounds sau khi có bệnh tiểu đường thai kỳ - không có vấn đề gì trọng lượng trước khi mang thai, các nhà nghiên cứu cho biết.
Nhưng, đối với những phụ nữ đã bị béo phì khi họ phát triển bệnh tiểu đường thai kỳ, đạt 11 pounds hoặc nhiều hơn có liên quan với nguy cơ cao hơn 43 lần của bệnh tiểu đường loại 2 phát triển, so với những phụ nữ không bị béo phì và tăng ít hơn 11 pounds sau khi có bệnh tiểu đường thai kỳ , nhóm của Zhang được tìm thấy.
Nguy cơ phát triển bệnh tiểu đường loại 2 vẫn kiên trì ngay cả sau khi các yếu tố như tuổi tác, tiền sử gia đình của bệnh tiểu đường, chế độ ăn uống, hoạt động thể chất, cho con bú và thời gian kể từ khi mang thai, các tác giả nghiên cứu cho thấy.
Một nghiên cứu gần đây trong ấn bản tháng tư của tạp chí Obstetrics & Gynecology báo cáo rằng gần một nửa số phụ nữ mang thai tăng cân hơn so với đề nghị trong thời gian mang thai.
Đây là một mối quan tâm vì tăng cân quá nhiều có những hậu quả sức khỏe cho cả bà mẹ và trẻ sơ sinh.
Theo hướng dẫn của Viện Y học (IOM): Trong thời gian mang thai, phụ nữ là những người có trọng lượng bình thường ở thời kì đầu của thai kỳ thường nên tăng khoảng 25-35 pounds,. Phụ nữ thiếu cân khi mang thai thời kì đầu nên nhắm mục tiêu tằng khoảng 28-40 pounds. Với những phụ nữ béo phì khi mang thai nên tăng khoảng 11-20 pounds.
Tăng cân quá mức là một quan niệm sai lầm đối với phụ nữ mang thai. Hầu hết phụ nữ cảm thấy rằng việc mang thai là thời gian khi trọng lượng không quan trọng và nó là một cơ hội để ăn nhiều như mong muốn. Và trọng lượng cơ thể có thể giảm sau khi sinh một cách nhanh chóng.
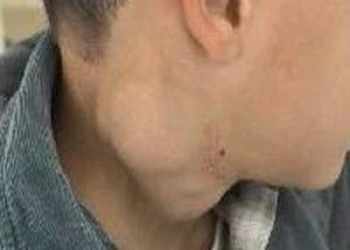
Bệnh hodgkin có thể tăng thời gian sống gấp đôi với thuốc mới
FDA đã chấp thuận một loại thuốc đã giúp cho những bệnh nhân Hodgkin tăng gấp đôi thời gian sống sót.
Bệnh hodgkin có thể tăng thời gian sống gấp đôi với thuốc mới. Ảnh: internet
Tất cả những bệnh nhân mà được điều trị bằng phương pháp tế bào gốc với thuốc brentuximab vedotin.
Tiến sĩ O'Connor Owen, giám đốc Trung tâm cho bạch huyết Các bệnh ác tính tại Trung tâm Y tế Đại học Columbia ở thành phố New York cho biết :"Kết quả rất đáng khích lệ, bác sĩ có thể sẽ không bao giờ có thể biết được nếu thuốc không thực sự kéo dài được cuộc sống của bệnh nhân".
Đó là bởi vì brentuximab đang trở thành tiêu chuẩn chăm sóc cho những bệnh nhân Hodgkin tái phát sau khi cấy ghép tế bào gốc. Vì vậy, một nghiên cứu so sánh sự sống còn của bệnh nhân đã dùng thuốc điều trị bệnh Hodgkin và những người không có khả năng sử dụng thuốc đó.
Theo Hiệp hội Ung thư Mỹ, khoảng 9.000 trường hợp mới của Hodgkin lymphoma được chẩn đoán mỗi năm, và hơn 1.100 người chết vì căn bệnh hàng năm. Các bệnh ung thư thường tấn công người trẻ.
Thử nghiệm lâm sàng giai đoạn 3 của brentuximab trên 329 bệnh nhân, tuổi từ 18 tuổi trở lên, người có nguy cơ cao của bệnh ung thư tái phát hoặc tiến triển sau khi trải qua cấy ghép tế bào gốc, trong đó tế bào gốc khỏe mạnh từ các bệnh nhân được sử dụng để thay thế cho những người bị mất do ung thư hay hóa trị liệu .
Các bệnh nhân được phân ngẫu nhiên 16 chu kỳ dịch truyền vedotin brentuximab một lần mỗi ba tuần, hoặc giả dược không hoạt động.
Sau hai năm, không có tiến triển ung thư trong 65% các bệnh nhân nhận thuốc, so với 45% những người trong nhóm dùng giả dược, các nhà nghiên cứu tìm thấy. Tiến triển sống sót là 43 tháng đối với những người nhận được thuốc, so với 24 tháng đối với những người trong nhóm dùng giả dược.
"Gần như tất cả các bệnh nhân là người tiến triển trong hai năm thì không có khả năng được chữa khỏi vì tái phát hai năm sau khi cấy ghép" Moskowitz cho biết trong một thông cáo báo chí tạp chí. "Không có thuốc hiện nay đã có kết quả ấn tượng như ở bệnh nhân u lympho Hodgkin khó điều trị " ông nói.
O'Connor đã đồng ý với nghiên cứu trên. Ông cho biết những phát hiện mới "đại diện cho một bước tiến quan trọng đối với bệnh nhân có nguy cơ cao Hodgkin lymphoma tái phát hay là [không phản hồi] sau khi điều trị ban đầu."
Tác dụng phụ thông thường liên quan với thuốc là tê hoặc đau ở các chi do tổn thương thần kinh, và số lượng tế bào máu trắng thấp.
Các nhà nghiên cứu giải thích rằng: Brentuximab là một kháng thể gắn liền với một loại thuốc hóa trị liệu nhằm tìm ra một loại protein trên tế bào u lympho Hodgkin. Các thuốc sau đó gắn với các protein và giết chết các tế bào ung thư đó.
Tiến sĩ Jonathan Kolitz viện trưởng viện huyết học ở Mỹ cho biêt: Brentuximab rất được chào mừng do bổ sung thêm phương pháp điều trị trên những bệnh nhân bệnh Hodgkin.
Brentuximab đã được phê duyệt tại 50 quốc gia để điều trị bệnh nhân bị tái phát hoặc kháng trị Hodgkin lymphoma, và nhận được Cục Quản lý Thực phẩm và Dược phẩm Mỹ phê duyệt trong năm 2011.
Nguồn: drugs.com
15 Bệnh nhân đã tiếp xúc với Ebola quay trở lại Mỹ
15 người Mỹ xúc để Ebola Quay trở lại Hoa Kỳ
Virus Ebola. Ảnh: minh họa
Số người Mỹ bị phơi nhiễm Ebola ở Tây Phi đã được đưa trở lại Hoa Kỳ đã tăng lên 15, các quan chức y tế liên bang nói.
15 nhân viên của tổ chức y tế Partner of Health được cho là đã tiếp xúc với virus chết người do một thành viên khác của tổ chức của họ bị nhiễm. Partner of Health là một nhóm phi lợi nhuận hỗ trợ trong cuộc chiến chống lại Ebola, NBC News đưa tin.
Qua kiểm tra thì trong tổ chức Partner of Health có một người duy nhất trong nhóm để kiểm tra dương tính với Ebola - đã trở lại Mỹ và đang trong tình trạng nguy kịch tại Viện Y tế quốc gia bên ngoài Washington DC Bệnh nhân là người thứ 11 được điều trị cho Ebola ở Mỹ
Các quan chức Mỹ đang cố gắng xác định có bao nhiêu người trong các tổ chức y tế phi lợi nhuận đang chiến đấu chống lại dịch bệnh được tiếp xúc với virus Ebola
"Chúng tôi vẫn đang điều tra và hy vọng chúng ta sẽ có một câu trả lời cho câu hỏi đó," Trung tâm kiểm soát dịch bệnh và phòng chống, phát ngôn viên Tom Skinner cho biết, NBC News đưa tin. "Hoàn cảnh xung quanh tất cả các tiếp xúc là những gì chúng tôi đang tìm kiếm tại ngay bây giờ."
Hơn 24.000 người dân ở Guinea, Sierra Leone và Liberia đã bị nhiễm Ebola và hơn 10.000 đã chết.